.
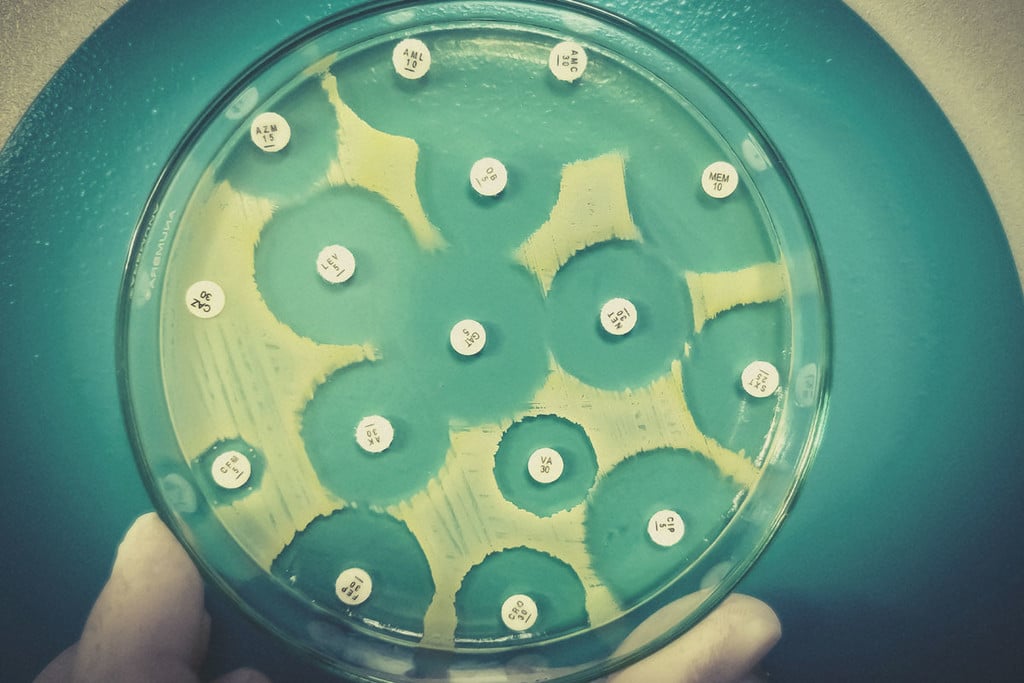
¿Puedes fumar marihuana mientras tomas antibióticos?
¿Puedes fumar marihuana mientras tomas antibióticos? ¿Es la hierba en sí misma un antibiótico? Descubre la historia y los tipos de antibióticos que existen, si los cannabinoides como el THC y el CBD interactúan con ellos, y si la marihuana podría utilizarse en el futuro para combatir las bacterias resistentes a los medicamentos.
Puntos clave
- El THC y el CBD pueden inhibir enzimas hepáticas (CYP450) y afectar el metabolismo de antibióticos.
- La evidencia sobre interacciones THC–antibióticos es limitada, con casos aislados.
- El CBD puede suponer un mayor riesgo de interacción y efectos secundarios.
- Fumar durante una infección respiratoria puede empeorar los síntomas.
- Los cannabinoides se investigan como antibacterianos, pero la evidencia es preclínica.
Índice:
- Relación entre la marihuana y los antibióticos: dos enfoques
- La importancia de los antibióticos
- Diferentes tipos de antibióticos
- ¿Puedes fumar hierba si estás tomando antibióticos?
- ¿Qué es la resistencia a los antibióticos?
- ¿Es la marihuana un antibiótico en potencia?
- Otros cannabinoides antibacterianos
- El futuro de la marihuana como antibiótico
¿Puedes fumar hierba mientras tomas antibióticos? Si tenemos en cuenta que millones de personas consumen cannabis todos los días, y que también se toman millones de dosis de antibióticos a diario, conviene saber si existen interacciones entre ambas sustancias.
Pero la relación entre el cannabis y los antibióticos podría ir más allá de una simple interacción farmacológica.
Los estudios iniciales están analizando el potencial antibiótico de los compuestos de la marihuana con la esperanza de encontrar nuevas armas para combatir las cepas bacterianas resistentes a los fármacos.
A continuación descubrirás si es seguro fumar hierba a la vez que tomas antibióticos. Y más adelante profundizaremos en el potencial antibacteriano de los compuestos del cannabis para saber si esta planta podría tener un lugar en el futuro de la medicina antibiótica.
Relación entre la marihuana y los antibióticos: dos enfoques
Quienes consumen hierba deberían saber si están arriesgando su salud cuando toman marihuana y antibióticos al mismo tiempo. Al fin y al cabo, el cannabis interactúa negativamente con algunos medicamentos.
La propia hierba podría ser un objetivo muy interesante en la búsqueda de sustancias similares a los antibióticos, que sean capaces de combatir las cepas bacterianas resistentes a los fármacos.
Piensa en lo afortunados que somos en la era moderna. Es cierto que muchos de nosotros experimentamos estrés ante cosas como unos plazos de entrega, las facturas o la sobreestimulación. Pero, a menudo damos por hecho que el ser humano ha superado los problemas a los que tuvieron que enfrentarse nuestros antepasados. La naturaleza es un ciclo de vida y muerte; una batalla continua entre numerosas especies. Uno de nuestros enemigos más antiguos, la bacteria, pudo haber acabado con nosotros en el pasado, pero ahora tenemos la suerte de poder tomar pastillas que acaban con ellas.
Los antibióticos salvan más de 200.000 vidas al año solo en Estados Unidos. Pero los humanos no somos la única especie que se adapta y evoluciona; las bacterias mutan y desarrollan resistencia a los medicamentos. En la actualidad, los científicos buscan nuevas fuentes de antibióticos para hacer frente a esta grave amenaza, y algunos tienen la marihuana en su punto de mira.
La importancia de los antibióticos
Los antibióticos son un arma fundamental en la interminable batalla contra la vida microbiana. Es cierto que no todos los organismos microscópicos causan enfermedades; el intestino humano contiene billones de bacterias, hongos y virus que nos ayudan a digerir los alimentos y refuerzan nuestro sistema inmunológico. Pero muchas especies de microbios no actúan de una forma tan simbiótica con nuestro cuerpo.
Existen infinidad de especies y cepas de bacterias infecciosas. Estos organismos se introducen en el cuerpo de varias formas, como a través del contacto físico, el aire, o la transmisión por gotas respiratorias. La ingesta de un alimento poco cocinado, por ejemplo, suele ser la puerta de entrada para algunas especies.
Estas infecciones pueden tener lugar en cualquier parte del organismo. Los síntomas pueden estar causados por la propia bacteria, o por la reacción del cuerpo ante su presencia. Las bacterias tienen distintas patogenicidades (potencial para causar enfermedades), y solo un pequeño porcentaje de especies causa infecciones y enfermedades al ser humano, pero muchas de ellas provocan daños muy graves.
Todos los órganos del cuerpo son susceptibles a la infección bacteriana. Las especies que atacan las meninges (las membranas que protegen el cerebro y la médula espinal) causan meningitis. Las que atacan a los pulmones, pulmonía. El Staphylococcus aureus, que generalmente se encuentra en la piel, puede introducirse en el cuerpo a través de las heridas e infectar las válvulas cardíacas y el abdomen.

-
Breve historia de los antibióticos
Afortunadamente, los antibióticos han ayudado a convertir infecciones que antiguamente eran mortales en molestias sin importancia. Durante la mayor parte de la existencia del ser humano, las enfermedades infecciosas han encabezado la lista de las principales causas de mortalidad. El surgimiento de los antibióticos nos ha proporcionado un arma muy eficaz contra ese enemigo invisible.
Se sabe que el ser humano lleva milenios utilizando el poder de los antibióticos. En la antigua Nubia sudanesa se han encontrado rastros[1] del antibiótico tetraciclina en unos restos de huesos humanos que datan del 350-550 d. C.
Sin embargo, la mayoría de las personas asocian la aparición de estos antibióticos salvadores de vidas con Alexander Fleming y el comienzo de la “era de los antibióticos”. Fleming descubrió la penicilina mientras estudiaba la bacteria Staphylococcus. Tras dejar una placa de Petri llena de bacterias junto a una ventana abierta, al regresar la encontró contaminada de moho. Esos hongos recién llegados habían acabado con las bacterias infecciosas.
Este revolucionario descubrimiento tuvo lugar el 3 de septiembre de 1928, y con el tiempo llegó a salvar 200 millones de vidas[2].
-
¿Cómo funcionan los antibióticos?
Los antibióticos funcionan de dos maneras: ayudando a ralentizar las células (bacteriostáticos) o matándolas (bactericidas). Los antibióticos bacteriostáticos detienen la actividad celular bacteriana, pero no provocan su muerte. Básicamente, ponen en pausa su capacidad de multiplicarse, lo que le da al sistema inmunológico una buena oportunidad de acabar con la infección. Estos medicamentos consiguen su efecto interfiriendo en la replicación del ADN, el metabolismo y la producción de proteínas.
Los antibióticos bactericidas, por otro lado, matan las bacterias de forma directa, al impedirles que formen una pared celular, lo que conduce rápidamente a su destrucción. Los antibióticos de penicilina son bactericidas, y entre ellos se incluyen la penicilina V para el dolor de garganta, y la amoxicilina para las infecciones respiratorias.
Los antibióticos también se diferencian entre sí en función de las especies de bacterias a las que atacan. Algunos se conocen como de "amplio espectro", y atacan numerosas especies, como las bacterias beneficiosas que están presentes en el intestino. Esto puede causar un desequilibrio del microbioma y problemas digestivos. Los antibióticos de "espectro reducido" son más selectivos en cuanto a las especies a las que se enfrentan. Solo afectan a 1-2 tipos de bacterias, lo que permite que muchos de los microbios de nuestro organismo continúen con vida.
-
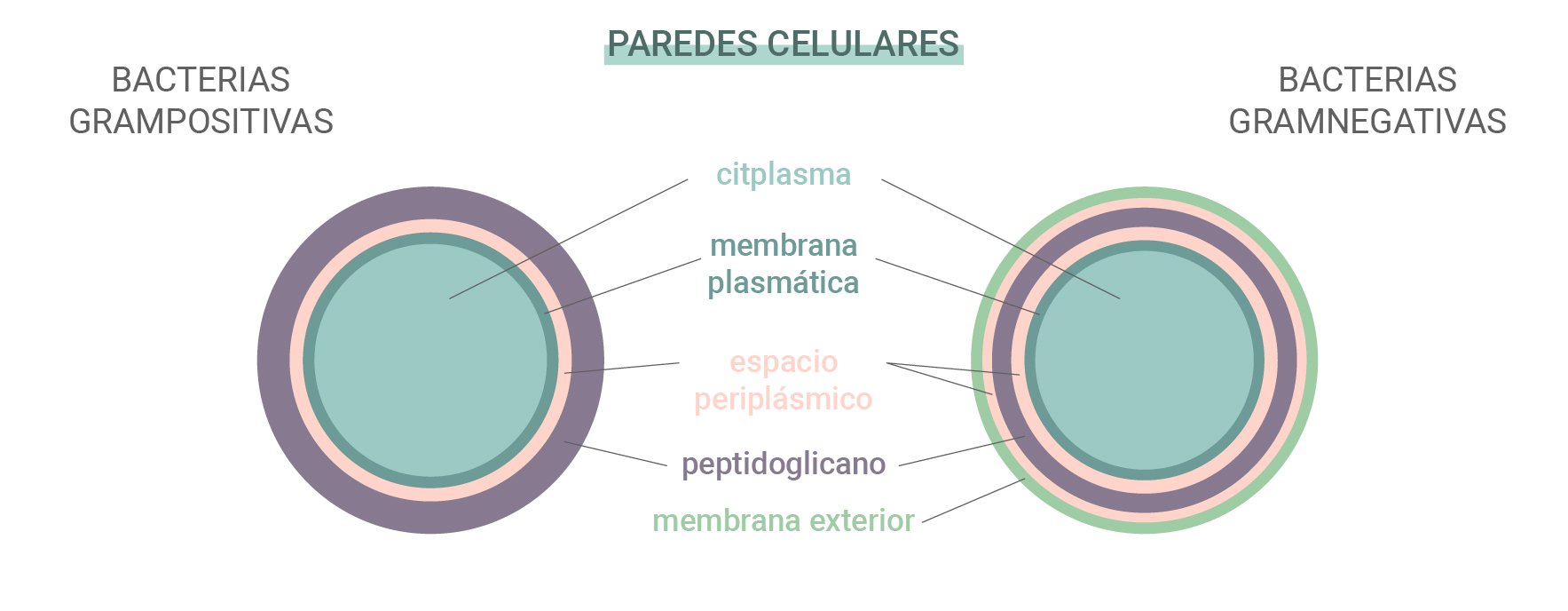
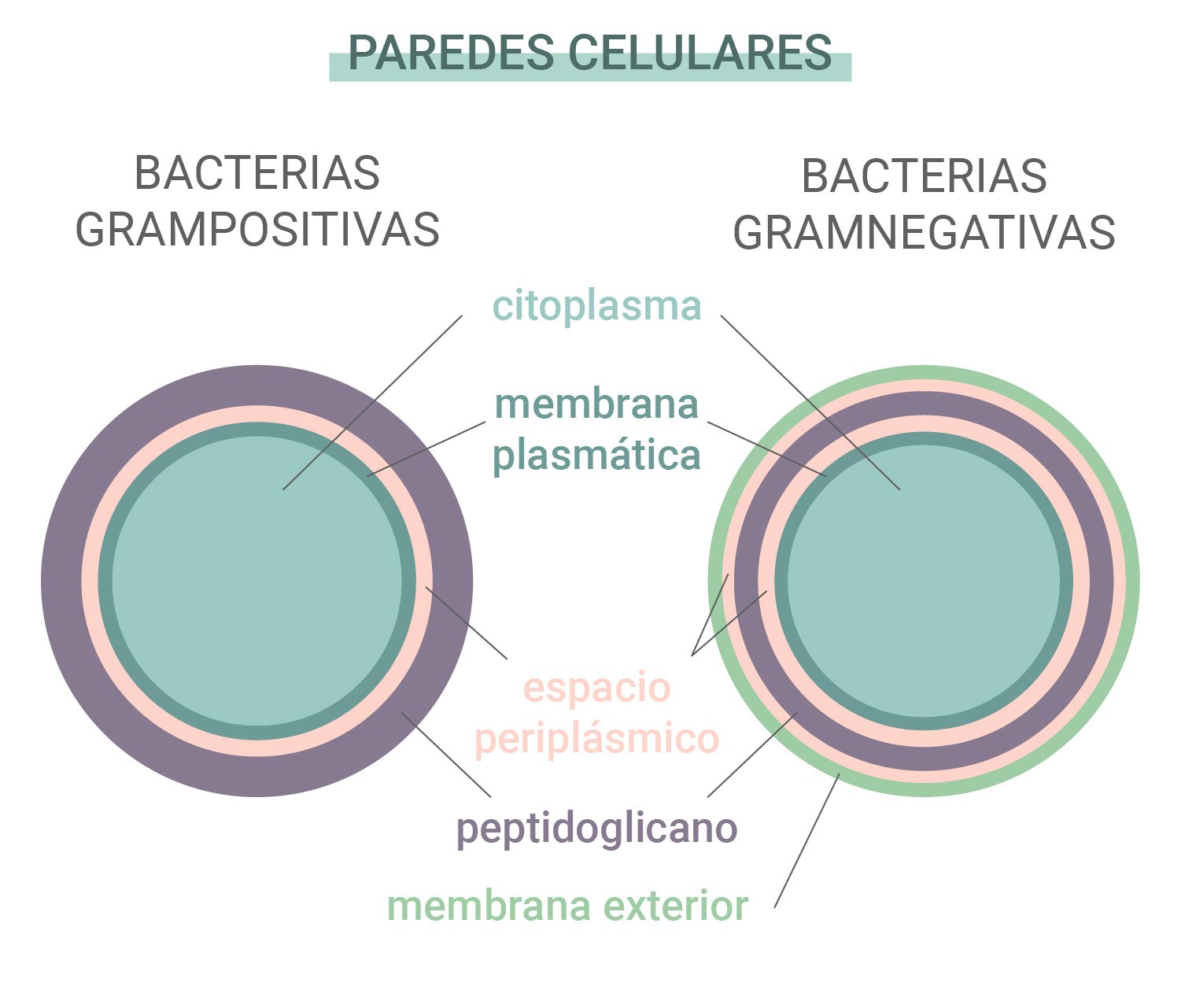
Bacterias grampositivas vs gramnegativas
Algunas bacterias son más resistentes que otras a los antibióticos y a los anticuerpos que genera nuestro sistema inmunológico. Las bacterias pertenecen a una de estas dos categorías: grampositivas y gramnegativas. Estos nombres se derivan de la prueba de tinción que se utiliza para identificar distintas especies de bacterias.
La diferencia entre estos dos tipos de bacterias reside en sus paredes celulares. Las bacterias grampositivas no tienen membrana externa, pero cuentan con una pared celular compleja y una capa de peptidoglicano (proteínas y carbohidratos) gruesa. Las bacterias gramnegativas, por otro lado, presentan una membrana lipídica externa y una capa de peptidoglicano delgada. Dado que las especies gramnegativas tienen una capa exterior más gruesa, suelen ser inmunes a los antibióticos.
Aunque el término "antibiótico" significa literalmente "contra la vida", estos fármacos solo funcionan con una categoría de microbios: las bacterias. Los antibióticos no protegen al cuerpo de los virus por varias razones. Para empezar, los virus deben entrar en las células huésped para replicarse, y los antibióticos bacteriostáticos no atacan a estas células. En segundo lugar, los virus no tienen paredes celulares, por lo que los antibióticos bactericidas no tienen dónde atacar.
Diferentes tipos de antibióticos
Existen varios tipos de antibióticos, y cada uno de ellos ayuda a combatir diferentes formas de infecciones bacterianas. Aunque hay cientos de estos medicamentos, la mayoría pertenecen a uno de los siguientes seis grupos:
| Penicilinas | En este subgrupo figuran la penicilina, la amoxicilina, la flucloxacilina y otros fármacos. Las penicilinas ayudan a combatir las bacterias evitando que formen paredes celulares protectoras, que son unas estructuras que mantienen unidos a estos organismos unicelulares. Estos medicamentos se utilizan para tratar una gran variedad de infecciones, como de la piel, el pecho y el aparato urinario. |
| Cefalosporinas | Estos antibióticos de amplio espectro tratan diversos tipos de infecciones, que incluyen trastornos graves como la meningitis, la neumonía y la septicemia. |
| Aminoglucósidos | Esta clase de antibióticos se emplean para combatir ciertos tipos de bacterias gramnegativas. A veces, se usan junto a otras formas de antibióticos, y se administran principalmente en hospitales debido al alto riesgo de que produzcan efectos secundarios graves, como daños renales. |
| Tetraciclinas | Los antibióticos de este grupo, como la doxiciclina, matan las bacterias al inhibir la síntesis proteica. Aunque su eficacia ha disminuido hasta cierto punto debido al aumento de la resistencia bacteriana, se siguen utilizando para tratar afecciones como el acné. |
| Macrólidos | Estos fármacos se recetan a pacientes que son alérgicos a la penicilina. Los macrólidos también son eficaces para combatir infecciones pulmonares como la neumonía. |
| Fluoroquinolonas | Los medicamentos de este grupo, como el ciprofloxacino, no se suelen recetar en la actualidad debido a sus efectos secundarios adversos, como náuseas, vómitos y sensibilidad a la luz solar. En el pasado se prescribían para curar infecciones respiratorias y urinarias. |
| Penicilinas |
| En este subgrupo figuran la penicilina, la amoxicilina, la flucloxacilina y otros fármacos. Las penicilinas ayudan a combatir las bacterias evitando que formen paredes celulares protectoras, que son unas estructuras que mantienen unidos a estos organismos unicelulares. Estos medicamentos se utilizan para tratar una gran variedad de infecciones, como de la piel, el pecho y el aparato urinario. |
| Cefalosporinas |
| Estos antibióticos de amplio espectro tratan diversos tipos de infecciones, que incluyen trastornos graves como la meningitis, la neumonía y la septicemia. |
| Aminoglucósidos |
| Esta clase de antibióticos se emplean para combatir ciertos tipos de bacterias gramnegativas. A veces, se usan junto a otras formas de antibióticos, y se administran principalmente en hospitales debido al alto riesgo de que produzcan efectos secundarios graves, como daños renales. |
| Tetraciclinas |
| Los antibióticos de este grupo, como la doxiciclina, matan las bacterias al inhibir la síntesis proteica. Aunque su eficacia ha disminuido hasta cierto punto debido al aumento de la resistencia bacteriana, se siguen utilizando para tratar afecciones como el acné. |
| Macrólidos |
| Estos fármacos se recetan a pacientes que son alérgicos a la penicilina. Los macrólidos también son eficaces para combatir infecciones pulmonares como la neumonía. |
| Fluoroquinolonas |
| Los medicamentos de este grupo, como el ciprofloxacino, no se suelen recetar en la actualidad debido a sus efectos secundarios adversos, como náuseas, vómitos y sensibilidad a la luz solar. En el pasado se prescribían para curar infecciones respiratorias y urinarias. |
¿Puedes fumar hierba si estás tomando antibióticos?
Todos sabemos que no hay que beber alcohol cuando estamos tomando antibióticos, pero ¿se puede fumar hierba?
La marihuana tiene un perfil de seguridad general mejor que el alcohol, pero los compuestos de esta planta pueden interactuar con una gran variedad de fármacos.
A continuación explicamos cómo influye el cannabis en el metabolismo de los medicamentos, y si es recomendable consumir THC y CBD mientras tomas antibióticos.
-
La marihuana interactúa con otros fármacos
El consumo de hierba no produce solamente un subidón. Los cannabinoides como el THC y el CBD influyen en el sistema endocannabinoide del cuerpo, lo que resulta en unas cascadas bioquímicas complejas y de gran alcance.
Tu cuerpo descompone y metaboliza todo lo que consumes, cannabinoides incluidos. Al ser un órgano desintoxicador y uno de los epicentros del metabolismo, el hígado desempeña un papel muy importante en este proceso. O más concretamente, la familia de enzimas citocromo P450, que son las responsables de metabolizar varios cannabinoides. Los miembros de esta familia enzimática son también los encargados de metabolizar alrededor de un 90% de los fármacos[3].
Sin embargo, debido a su interacción con estas enzimas, los cannabinoides como el THC y el CBD inhiben el metabolismo de los medicamentos del citocromo[4] P450, lo que puede dar lugar a unas interacciones farmacológicas importantes. Por ejemplo, se ha comprobado que la marihuana potencia el efecto anticoagulante del fármaco warfarina, al interrumpir su metabolismo a través de este mecanismo de acción. Estas enzimas también metabolizan varios antibióticos, como la eritromicina, lo que aumenta las probabilidades de que se produzcan reacciones adversas.
-
¿Interactúa el THC con los antibióticos?
La investigación de las interacciones entre el THC y los antibióticos es muy escasa. Aunque el THC y algunos antibióticos afectan a las mismas enzimas importantes del hígado, el riesgo de que ocurran interacciones graves parece ser relativamente bajo, pero esto está basado solamente en información anecdótica. De hecho, no se ha realizado ningún estudio exhaustivo sobre este riesgo, pero existen informes que documentan efectos adversos en personas que han tomado ambas sustancias simultáneamente.
Dicho esto, al alterar el metabolismo del hígado, el THC podría aumentar las probabilidades de experimentar los efectos secundarios de los antibióticos. Además, fumar cualquier sustancia cuando se padece una infección respiratoria puede aumentar la gravedad[5] de la afección. De hecho, existen pruebas de que el THC podría ser un agente inmunosupresor.[6] Si tienes pensado consumir hierba mientras tomas antibióticos, te aconsejamos que informes a tu médico.
-
¿Interactúa el CBD con los antibióticos?
El CBD actúa como un fuerte inhibidor de las enzimas citocromo P450, y por lo tanto, podría alterar el metabolismo de ciertos antibióticos y predisponer a los pacientes a episodios adversos y a un mayor riesgo de experimentar efectos secundarios.
Al igual que con el THC, apenas hay estudios que analicen los riesgos de consumir ambas sustancias a la vez. Sin embargo, millones de personas toman CBD y antibióticos por separado a diario, y es muy probable que muchas los mezclen a menudo, pero no se han reportado efectos adversos graves. Aunque eso no significa que no pueda ocurrir. Si tu médico te receta antibióticos, deberías informarle de tu consumo de CBD y seguir sus consejos.
-
¿Es la marihuana la solución a las bacterias resistentes a los antibióticos?
La ciencia aún no conoce todas las implicaciones del consumo conjunto de cannabis y antibióticos. Curiosamente, algunos investigadores están tratando de averiguar si los compuestos de la marihuana podrían actuar como antibióticos. Dado que las cepas bacterianas resistentes a los antibióticos continúan evolucionando y desafiando a los medicamentos convencionales, los científicos están analizando compuestos como el THC y el CBD en el campo de batalla microbiano. Por ejemplo, en un estudio[7] publicado en la revista Communications Biology se administró CBD al patógeno de "amenaza inmediata" Neisseria gonorrheae, para comprobar si tiene potencial terapéutico.
¿Qué es la resistencia a los antibióticos?
Los antibióticos han salvado millones de vidas, y continúan haciéndolo. Pero las bacterias no se quedan esperando sin más. Al igual que las demás formas de vida de la Tierra, son capaces de adaptarse a las amenazas, de superar retos, y de garantizar su propia supervivencia. Esta característica permite que algunas especies desarrollen resistencia a los antibióticos. El origen de este problema radica en un fenómeno que guía el desarrollo de toda vida: la selección natural.
Al igual que otros organismos, las bacterias experimentan mutaciones aleatorias; algunas de ellas son de carácter funcional, mientras que otras son completamente inútiles. Sin embargo, de vez en cuando, se da una mutación que mejora la capacidad de adaptación y supervivencia de un organismo. Algunas bacterias desarrollan mutaciones que las hacen más resistentes a los antibióticos. A medida que mueran las que son susceptibles, las bacterias con la mutación beneficiosa dispondrán de más recursos y se multiplicarán.
Un ejemplo de estas mutaciones exitosas es la transformación del Staphylococcus aureus en SARM (Staphylococcus aureus resistente a meticilina). Esta bacteria ha desarrollado resistencia a la meticilina y a la penicilina, y continúa construyendo su pared celular en presencia de estos antibióticos, gracias a un ajuste genético.
-
La amenaza inminente de la resistencia antibiótica
La Organización Mundial de la Salud (OMS) considera la resistencia a los antibióticos como una de las principales amenazas para la salud y el desarrollo globales. Aunque esta resistencia aparece de forma natural, la OMS señala el uso indebido de antibióticos, tanto en humanos como en animales, como un factor que ha influido en ese proceso. Como resultado, infecciones como la neumonía, la tuberculosis, la gonorrea o la salmonelosis son cada vez más difíciles de tratar.
Las personas pueden ayudar a frenar este fenómeno tomando solo antibióticos recetados por profesionales de la salud, y absteniéndose cuando no los necesitan. Los profesionales de la medicina también pueden ayudar a reducir la tasa de resistencia a los antibióticos negándose a recetar estos medicamentos de forma excesiva.
Los investigadores también están colaborando mediante la búsqueda de nuevas formas de antibióticos que acaben con las cepas mutadas. Pero, ¿dónde las buscan? Algunos están analizando la marihuana como posible fuente de antibióticos.


¿Es la marihuana un antibiótico en potencia?
¿Cómo detiene la mutación de las bacterias una planta silvestre? En primer lugar, los antibióticos se derivan de los hongos, que es un grupo de organismos naturales. En segundo lugar, las plantas han competido con las bacterias y otros microbios en una carrera evolutiva durante millones de años; por lo que son muy eficaces a la hora de producir moléculas que mantengan a raya a esos patógenos.
Las plantas se protegen en gran medida mediante la generación de metabolitos secundarios. Estas moléculas no están implicadas en el crecimiento y desarrollo de una planta, sino que son una especie de arma química. Las plantas de marihuana disponen de un gran arsenal, ya que producen más de 100 cannabinoides y 200 terpenos con ese fin.
-
Potencial antibiótico de los cannabinoides y los terpenos
Los investigadores han analizado las propiedades antibacterianas de los extractos de cannabis y los cannabinoides durante décadas. Los primeros estudios tuvieron lugar en los años 50. Aunque se observaron efectos bactericidas, el desconocimiento de la fitoquímica del cannabis durante aquella época les impidió identificar los compuestos activos.
Sin embargo, la ciencia logró un gran avance en 1976, cuando se descubrieron las acciones bacteriostáticas y bactericidas del THC y el CBD contra las bacterias grampositivas. La investigación también ha puesto a prueba los aceites esenciales del cáñamo contra ciertas formas de bacterias.
Estos preparados contienen cannabinoides nuevos y terpenos como pineno, limoneno y ocimeno. Los estudios han observado una actividad antimicrobiana, entre moderada y alta, en pruebas in vitro, lo que indica que una determinada combinación de compuestos cannábicos podría ser beneficiosa para las investigaciones futuras con humanos.
En su búsqueda de nuevos antibióticos, la ciencia se ha centrado en varios cannabinoides. El THC, principal compuesto psicotrópico de la marihuana y responsable del subidón, resulta bastante prometedor. La investigación está estudiando por fin su eficacia con una mayor profundidad, y los hallazgos descritos en un artículo de 2008 justifican la necesidad de analizar[8] más a fondo sus efectos contra el SARM.
Otros cannabinoides antibacterianos
El THC es a menudo el protagonista de la investigación del cannabis, ya que su estatus psicotrópico siempre es tema de debate. Aunque muchos consumidores aprecian su efecto, los cannabinoides no psicotrópicos son más interesantes para los investigadores porque no exponen a los pacientes a esos efectos secundarios.
| CBD | |||||||
|---|---|---|---|---|---|---|---|
|
El CBD, o cannabidiol, no produce subidón. En su lugar, quienes lo consumen experimentan un efecto lúcido que no afecta a la función cognitiva. El CBD se ha convertido en el foco de cientos de estudios que analizan sus posibles efectos beneficiosos, como su acción contra las bacterias resistentes a los antibióticos. Un artículo de 2021 titulado “El potencial antimicrobiano del cannabidiol” supuso un avance importante en este campo[9]. Este documento analiza el potencial del CBD para combatir la "amenaza urgente" de bacterias gramnegativas como la Neisseria gonorrhoeae. |
|||||||
| CBG | |||||||
| ¿Has oído hablar del cannabigerol o CBG? Su forma ácida, CBGA, se conoce como el “cannabinoide madre”. Esta molécula no psicotrópica es el precursor químico de otros cannabinoids, como el THC y el CBD. Los investigadores también han estudiado el CBG por su potencial antibiótico, con ensayos que lo comparan con la vancomicina (un medicamento que se utiliza para tratar numerosos tipos de infecciones bacterianas), en ratones con SARM. | |||||||
| CBD | |||||||
|---|---|---|---|---|---|---|---|
|
El CBD, o cannabidiol, no produce subidón. En su lugar, quienes lo consumen experimentan un efecto lúcido que no afecta a la función cognitiva. El CBD se ha convertido en el foco de cientos de estudios que analizan sus posibles efectos beneficiosos, como su acción contra las bacterias resistentes a los antibióticos. Un artículo de 2021 titulado “El potencial antimicrobiano del cannabidiol” supuso un avance importante en este campo[9]. Este documento analiza el potencial del CBD para combatir la "amenaza urgente" de bacterias gramnegativas como la Neisseria gonorrhoeae. |
|||||||
| CBG | |||||||
| ¿Has oído hablar del cannabigerol o CBG? Su forma ácida, CBGA, se conoce como el “cannabinoide madre”. Esta molécula no psicotrópica es el precursor químico de otros cannabinoids, como el THC y el CBD. Los investigadores también han estudiado el CBG por su potencial antibiótico, con ensayos que lo comparan con la vancomicina (un medicamento que se utiliza para tratar numerosos tipos de infecciones bacterianas), en ratones con SARM. | |||||||
El futuro de la marihuana como antibiótico
Por lo tanto, ¿veremos pronto antibióticos con base de cannabis en las farmacias? No por el momento. Los investigadores han analizado los efectos del cannabis sobre algunas nuevas cepas bacterianas preocupantes, pero estos estudios todavía se encuentran en su fase inicial.
La ciencia continúa estudiando el THC, el CBD y otras moléculas en placas de Petri con patógenos, y también esperamos ver más investigaciones sobre las interacciones farmacológicas entre el cannabis y los antibióticos. Los nuevos hallazgos en esta área ayudarán tanto a pacientes como a médicos a la hora de decidir si siguen consumiendo hierba mientras tratan sus infecciones con antibióticos.
Exención de responsabilidad médicaLa finalidad de la información recogida en esta página, en enlaces externos o utilizada como referencia aquí es exclusivamente divulgativa y no debe considerarse como una recomendación profesional, médica o legal. Royal Queen Seeds no aprueba, defiende ni promueve el consumo de drogas legales o ilegales.
Royal Queen Seeds no se hace responsable del contenido de referencias incluidas en nuestras páginas o páginas a las que dirigimos nuestros enlaces, que aprueben, defiendan o promuevan el consumo de drogas legales o ilegales, o actividades ilegales.
Por favor, consulta con tu médico o profesional de la salud antes de consumir cualquiera de los productos o seguir los métodos mencionados, referenciados o enlazados en esta página web.
- A Brief History of the Antibiotic Era: Lessons Learned and Challenges for the Future https://www.ncbi.nlm.nih.gov
- One discovery that changed the world | Florey 120 Anniversary | University of Adelaide https://health.adelaide.edu.au
- The Effect of Cytochrome P450 Metabolism on Drug Response, Interactions, and Adverse Effects https://www.aafp.org
- Cannabinoid Interactions with Cytochrome P450 Drug Metabolism https://pubmed.ncbi.nlm.nih.gov
- Smoking in acute respiratory infections https://www.cebm.net
- How cannabis suppresses immune functions https://www.sciencedaily.com
- The antimicrobial potential of cannabidiol https://www.nature.com
- Antibacterial cannabinoids from Cannabis sativa: a structure-activity study - PubMed https://pubmed.ncbi.nlm.nih.gov
- The antimicrobial potential of cannabidiol | Communications Biology https://www.nature.com






































